Terapias subcutáneas: El tratamiento del cáncer en solo 7 minutos
De pasar horas en quimioterapia a recibir inyecciones de 7 minutos: así funcionan las terapias subcutáneas que transforman el tratamiento del cáncer.

Sentada en una sala de oncología, con una vía intravenosa en el brazo y una bomba de infusión marcando el ritmo del medicamento, una paciente espera durante minutos o incluso horas. Mientras el tratamiento avanza gota a gota, la paciente experimenta escalofríos, náuseas o un cansancio inmediato; efectos que forman parte del protocolo. La escena ha sido, durante décadas, sinónimo de quimioterapia.
La quimioterapia es un tratamiento diseñado para cazar y destruir células que se dividen rápidamente. El problema fisiológico radica en que estos fármacos no tienen la capacidad de distinguir entre una célula cancerosa agresiva y una célula sana que, por naturaleza, también se multiplica velozmente, como las de los folículos pilosos, la médula ósea o el revestimiento del estómago. De ahí la caída del cabello, la vulnerabilidad a infecciones y las náuseas crónicas.
“La quimioterapia de alguna forma es indiscriminada, mata todas las células. Entonces los eventos adversos que representan para un paciente son más inespecíficos; se siente más cansado, se siente peor”, comentó la doctora Roxanna Flores, gerente de Acceso en Roche México.
El reto de la quimioterapia
Si el costo físico es tan alto, ¿por qué los médicos no la descartan? La respuesta no está en la falta de innovación, sino en la compleja biología de la enfermedad.
Hablar de la compleja biología del cáncer implica entender que no se trata de un invasor externo —como un virus o una bacteria—, sino de una alteración interna. El problema comienza en el ADN, el manual de instrucciones que regula el crecimiento celular. El cáncer ocurre cuando ese manual acumula errores.
Estas mutaciones provocan que una célula pierda sus frenos naturales: se divide sin control y evade su muerte programada (similar a lo que sucede en la película La Sustancia, protagonizada por Demi Moore). Pero la verdadera complejidad no radica solo en su crecimiento acelerado, sino en su capacidad de adaptación. Las células cancerígenas no son idénticas entre sí; evolucionan, desarrollan resistencia y encuentran formas de sobrevivir.

Y ahí está el punto clave: mientras el cáncer sea una población cambiante de células con alta capacidad de adaptación, los médicos necesitan terapias que actúen de manera amplia y contundente. Aunque el costo físico sea elevado, estas estrategias siguen siendo, en muchos casos, la forma más efectiva de frenar un proceso biológico que no deja de transformarse.
La medicina de precisión y la inmunoterapia, nuevas ‘armas’ contra el cáncer
Frente a un enemigo capaz de mutar y camuflarse, la medicina moderna tuvo que cambiar de estrategia. Si la quimioterapia es un bombardeo generalizado, la nueva era del tratamiento oncológico apuesta por los "francotiradores": la medicina de precisión y la inmunoterapia.
El objetivo ya no es destruir indiscriminadamente, sino leer el ADN del tumor y buscar sus vulnerabilidades específicas mediante biomarcadores. Aquí es donde entran las terapias dirigidas. En lugar de atacar a toda célula que se divida, estos medicamentos identifican el "error" genético que alimenta al cáncer y lo apagan.
Otra ruta revolucionaria es la inmunoterapia, vital en enfermedades altamente letales como el cáncer de pulmón. Como explica la doctora Flores, las células malignas desarrollan proteínas que actúan "como un escudo para evadir al sistema inmune, como si fuera una capa que lo hace invisible". La inmunoterapia no ataca al tumor directamente, sino que destruye ese "disfraz", permitiendo que las propias defensas naturales del cuerpo reconozcan la amenaza y la eliminen.

De un sillón a una inyección de ocho minutos
Hasta hace poco, incluso estos medicamentos que ya están disponibles compartían el mismo problema que la quimioterapia tradicional: su forma de administración, pues para recibir una terapia dirigida o una inmunoterapia, el paciente debía someterse al mismo ritual invasivo: infusiones intravenosas que toman desde más de 30 minutos hasta varias horas, atando a la persona a un sillón clínico y, a menudo, requiriendo que pase el día entero en el hospital de manera ambulatoria, o incluso la noche.
Pero la innovación médica no se detuvo en el desarrollo de estas moléculas; también revolucionó la forma en la que entran al cuerpo. Así es como irrumpen las terapias subcutáneas, un salto tecnológico que logró compactar horas de hospitalización en inyecciones de apenas unos minutos.
Tanto las terapias dirigidas como las inmunoterapias han logrado adaptarse a esta nueva modalidad. Por ejemplo, en 2022 se lanzó en México una terapia dirigida subcutánea para cáncer de mama HER2 positivo (es decir, una de las mutaciones de las células por las que se desarrolla esta enfermedad), cuya aplicación toma aproximadamente 8 minutos. Por el lado de la inmunoterapia, apenas en 2025 llegó al país el primer tratamiento subcutáneo para cáncer de pulmón, el cual se aplica en tan solo 7 minutos.
“Para el paciente pues sin lugar a dudas trae beneficios sociales, el poder tener otras actividades que no son el estar en un centro de atención hospitalaria [...] pensemos en una mujer que es madre, que tiene otras actividades desde el punto de vista social, más allá que solamente la parte también del empleo", dice Roxanna Flores, gerente de Acceso en Roche México.
¿Cómo funcionan las terapias subcutáneas al ser aplicadas bajo la piel?
Inyectar una vacuna convencional de un mililitro es un procedimiento rápido y cotidiano, pero introducir hasta 15 mililitros de un complejo medicamento oncológico en el muslo de un paciente, en apenas siete u ocho minutos, supone un reto anatómico monumental.
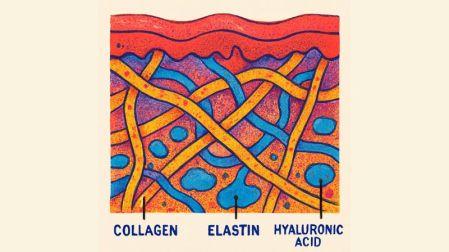
Debajo de la piel no existe un “espacio vacío” listo para recibir líquidos. Lo que hay es un entramado compacto de fibras y sustancias que funcionan como una estructura del tejido. Está formado por colágeno y elastina —proteínas que dan firmeza y elasticidad— y por una sustancia gelatinosa llamada ácido hialurónico, que retiene agua y ayuda a mantener la estructura del tejido. En conjunto, esta red actúa como una barrera física natural que limita el movimiento y la acumulación de fluidos.
En condiciones normales, esta matriz es tan compacta que apenas permite la entrada de pequeñas cantidades de líquido. Cuando se intenta introducir más de uno o dos mililitros desde el exterior, el tejido ofrece resistencia: aumenta la presión interna, aparece dolor y puede formarse una induración, es decir, un endurecimiento local. En otras palabras, el propio diseño del tejido subcutáneo impide que grandes volúmenes se absorban con facilidad.
Para sortear este obstáculo biológico y hacer viable la inyección subcutánea en tratamientos contra el cáncer, los desarrolladores integraron a la fórmula del medicamento un "hack" molecular: una enzima especializada llamada hialuronidasa.
La doctora Roxanna Flores lo explica recurriendo a una imagen muy cotidiana. "Nosotros en nuestro tejido debajo de la piel, que es llamado tejido conectivo, tenemos diferentes estructuras que son como el pegamento que mantiene a nuestros tejidos y a nuestras células unidas", detalla.
Al aplicar la inyección, esta enzima entra en acción. "Piensa en ella como una tijera temporal [...] que permite abrir un espacio para que el medicamento pueda acumularse o depositarse sin que se haga un gran bulto, porque la cantidad que se inyecta no es menor, son varios mililitros", ilustra la especialista.
Al disolver temporalmente este "pegamento" natural, la enzima reduce drásticamente la viscosidad de la zona. El tejido se vuelve hiperpermeable, permitiendo que el medicamento oncológico se disperse rápidamente como el agua en una esponja y sea absorbido de manera eficiente por la red de capilares sanguíneos, desde donde viajará para atacar al tumor.
Lo más destacado de este mecanismo biológico es que no deja daños permanentes; la alteración es estrictamente transitoria. Una vez que el fármaco ha ingresado al torrente sanguíneo, el cuerpo hace su trabajo de reparación.
Las terapias subcutáneas en México
El primer gran paso se dio en 2022 con el lanzamiento de una terapia dirigida subcutánea para pacientes con cáncer de mama HER2 positivo. Históricamente, este subtipo era considerado altamente agresivo, pero la tecnología logró cambiar el pronóstico.
"El HER que por muchos años fue considerando uno de los más graves, más agresivos y que gracias al descubrimiento de terapias anti HER, lo que hacemos es tener tratamientos bien específicos para este subtipo de cáncer y se ha cambiado la historia", detalló la doctora Roxanna Flores.
Posteriormente, en 2025, el arsenal se expandió con la llegada de la primera inmunoterapia subcutánea para cáncer de pulmón de células no pequeñas. Esta terapia está diseñada para pacientes cuyos tumores expresan la proteína PD-L1, ese "camuflaje" que hace invisible al tumor.
"El PDL-1 es como un escudo que desarrolla el cáncer para evadir al sistema inmune". La inyección deshace ese engaño: "Cuando tú bloqueas esta proteína... el mismo sistema inmune de forma natural va a atacar al cáncer", puntualiza la especialista.
A esta cartera de inyecciones se suman también innovaciones en pastillas. Para este 2026, se espera el lanzamiento de una terapia oral específica para pacientes con cáncer de mama hormonal que han desarrollado una mutación de resistencia (conocida como PIK3CA), brindando una nueva línea de defensa sin necesidad de inyecciones ni sueros.
Un traje a la medida: No todos son candidatos
A pesar del deslumbrante avance que representan las inyecciones de siete minutos y las terapias orales, las salas de infusión tradicionales no desaparecerán de la noche a la mañana. El cáncer no es una enfermedad de receta única, y la vía de administración ideal depende de la firma genética del tumor, la etapa de la enfermedad y las condiciones de cada persona.