Alertan de bacterias súper resistentes a los antibióticos
En 2050, los patógenos multirresistentes causarán más muertes que el cáncer y los accidentes viales juntos, por lo que autoridades de salud de México y el mundo urgen a tomar medidas, como en su momento las aplicaron ante la malaria o el sida
CIUDAD DE MÉXICO, 6 de abril.- La orden de vender antibióticos sólo con receta médica está a punto de cumplir cinco años en México, pero la lucha contra las enfermedades causadas por los microorganismos resistentes aún está lejos de ser ganada.
Autoridades de Salud y especialistas alertan que, de no tomarse medidas para controlar la situación, los microorganismos resistentes provocarán más muertes que el cáncer.
También advierten sobre la necesidad de capacitar al personal médico a fin de no prescribir antibióticos para todas las enfermedades respiratorias. Asimismo, se debe regular la aplicación de antibióticos en ganado, pues la ingesta de carne puede contribuir a la fortaleza de los microorganismos.
En México hay un factor que propicia el mal uso de antibióticos: la falsa creencia de que estos medicamentos pueden curar todo tipo de enfermedades respiratorias, entre ellas el resfriado común.
En entrevista con Excélsior, Víctor Hugo Ahumada Topete, infectólogo adscrito al Instituto Nacional de Enfermedades Respiratorias (INER), comentó que “90 por ciento de estos padecimientos es causado por virus, los cuales no van a responder a antibióticos”.
Añadió que parte del problema se genera por el uso irresponsable de estos medicamentos en la ganadería, ya que una gran parte de los antibióticos fabricados se destina para consumo animal y no para hospitales, aumentando la probabilidad de que se generen infecciones resistentes en el ambiente.
El reporte Antimicrobial resistance: Global report on surveillance 2014, elaborado por la OMS, señala que varias enfermedades conocidas como la tuberculosis, influenza, malaria, Escherichia coli y el estafilococo dorado ya presentan variaciones resistentes a antibióticos y antivirales en niveles difíciles de ignorar.
Tan sólo en 2012 se registraron 450 mil nuevos casos de tuberculosis multirresistente en 92 países, lo cual dificulta el combate contra este tipo de bacterias.
Más preocupante aún es saber que si la comunidad internacional no actúa al respecto los costos en salud podrían ser exorbitantes. El estudio Review on Antimicrobial Resistance —ordenado en 2014 por el primer ministro británico David Cameron y encabezado por el economista Jim O’Neill— refiere que, de no aplicarse controles, para el 2050 veremos 10 millones de muertes anuales provocadas por microorganismos resistentes, más que las que ocasionarán el cáncer y los accidentes viales juntos.
Esto equivaldría a una carga de 100 trillones de dólares al PIB mundial.
El Centro para el Control y Prevención de Enfermedades (CDC) de Atlanta advierte que cada año hay más de dos millones 49 mil 442 casos de enfermedades resistentes a los antibióticos, de las cuales 23 mil acaban en muertes por la misma causa, sobre todo en el medio hospitalario, donde hay una buena probabilidad de que surjan más resistencias.
Por el contrario, a pesar de que México participa en algunos programas aislados de monitoreo, no existe un sistema coordinado e interinstitucional de vigilancia que permita saber exactamente cuántas muertes son provocadas por la resistencia bacteriana cada año.
La página del Instituto Nacional de Salud Pública (INSP) asegura que “la resistencia antimicrobiana en países como México resulta tan apremiante como otras enfermedades prioritarias tales como la malaria, la tuberculosis, el cáncer o el sida”.
Además, advierte sobre “la ausencia de un cuerpo regulatorio que controle eficazmente el uso y la venta de antimicrobianos; la prescripción inadecuada y la automedicación con estos medicamentos, así como la escasa información disponible sobre resistencia antimicrobiana”.
Andrés Hernández, investigador de la Unidad de Vigilancia Epidemiológica Hospitalaria en el INER, también afirma que faltan mecanismos de recolección de datos a nivel comunitario y hospitalario que permitan ver la escala de la resistencia bacteriana en nuestro país.
Emergencia internacional
El problema de la resistencia microbiana no se limita a nuestro país. La agencia AFP informaba recientemente que, hasta 2013, seis de cada diez pacientes con dolor de garganta en Estados Unidos recibían algún tipo de antibiótico cuando sólo uno en cada diez casos lo ameritaba.
En febrero de este año el Ronald Reagan UCLA Medical Center, un hospital en el condado de Los Ángeles, California, alertó a 179 personas que habían sido atendidas en sus instalaciones porque podrían haber sido infectadas por una “superbacteria” durante una serie de endoscopías realizadas en sus instalaciones.
Siete personas en el hospital dieron positivo a este microorganismo —identificado como Enterobacteriaceae resistente a Carbapenems, un tipo de antibiótico de amplio espectro— y dos personas más murieron como resultado directo de la infección.
La misma Administración de Medicamentos y Alimentos de Estados Unidos (FDA, por sus siglas en inglés), anunció días después que a pesar de que el equipo endoscópico que se utiliza en esos procedimientos es usado en más de medio millón de estudios de páncreas al año en la Unión Americana, sus piezas móviles lo hacen difícil de esterilizar, y esto fue indicado como la causa del brote infeccioso que podría poner en peligro la vida de los otros pacientes, además de estar aparentemente vinculado con brotes previos en un grupo de hospitales de Florida que no habían sido reportados.
Otra prueba de que la resistencia a los antibióticos es un problema de escala global es la petición del presidente Barack Obama en su último proyecto de presupuesto de mil 200 millones de dólares para el combate a infecciones resistentes.
Riesgo en los corrales
Como los humanos, los animales destinados al consumo pueden servir como criaderos de bacterias resistentes, sobre todo cuando se les suministran pequeñas dosis de antibióticos para prevenir enfermedades o incluso como promotores de crecimiento a través de la comida, algo que el doctor Ahumada Topete señaló como una práctica bien documentada en la industria pecuaria mundial.
“El verdadero problema de dar medicamentos de forma desmedida al ganado no radica en que el humano consuma antibióticos a través de la carne de algún animal, aunque esto podría suceder en caso de consumir alimentos que no cumplan con las normas que dicta la Ley Federal de Sanidad Animal.
“El riesgo consiste en que un microorganismo dentro de un animal desarrolle resistencias a algún medicamento, lo cual podría ser un peligro potencial para los humanos en caso de que el animal se enfermara y entrara en contacto con una persona o lo hiciera a través de alimentos contaminados”, explica.
La reciente expansión del ébola en África occidental que ha cobrado la vida de más de nueve mil personas en todo el mundo prueba que las enfermedades pueden salirse de control si no hay sistemas de monitoreo y suficiente cooperación interinstitucional para prevenir epidemias.
Uno de los retos más grandes para poder predecir el brote de enfermedades resistentes es tener organismos de monitoreo específicos. Hoy en día sólo un número muy limitado de naciones como Noruega, Suecia, Dinamarca, Finlandia, Holanda, Francia y Estados Unidos han implementado programas parecidos bajo las recomendaciones específicas de la Organización Mundial de la Salud (OMS).
Enrique Sánchez Cruz, director del Servicio Nacional de Sanidad, Inocuidad y Calidad Agroalimentaria, aseguró a Excélsior que se colabora con la OMS y otras instituciones internacionales para asegurar que los productos animales que se consumen y se exportan estén libres de contaminantes.
“El país que te reciba productos cárnicos te revisa si no hay residuos, invariablemente revisa un lote para ver si no tiene residuos de antimicrobianos, de pesticidas, de desinfectantes, de todo. La recomendación que siempre damos es tú como consumidor debes de exigir a quien te vende productos de buena calidad certificados”, comentó Sánchez Cruz.
Normas como la NOM-064-ZOO-2000, NOM-051-ZOO-1995 y NOM-012-ZOO-1993 regulan la venta de antibióticos de uso veterinario, transporte de animales y especificaciones para la elaboración de medicamentos de uso pecuario. El reto para las instituciones es asegurar que todos los productores cumplan con las normas ya que el uso irresponsable de fármacos en animales ha probado estar ligado a resistencia en bacterias como la Escherichia coli y la Salmonella.
Sánchez afirma que aunque anteriormente el uso excesivo de antibióticos en animales era una práctica común hoy se busca trabajar con los productores formales para asegurar los estándares de calidad: “Lo otro era dar antibiótico para evitar el riesgo, pero es un costo y además no tiene los beneficios que tú buscas. Hoy bajas el riesgo con buena higiene y buen manejo, y eso tiene mejores resultados”. Añadió que la cría de animales sanos sin el uso de antibióticos es totalmente posible, por lo que el riesgo de un contagio de animales a humanos podría esconderse mejor entre aquellos productores que no tengan registro.
México lidera en AL casos de resistencia bacteriana
Desde que Alexander Fleming descubrió la penicilina, en 1928, los antibióticos han mejorado drásticamente la calidad de vida de los seres humanos. Tal ha sido el impacto de estos medicamentos que algunos investigadores se han referido a nuestros tiempos como “La era post-antibióticos”.
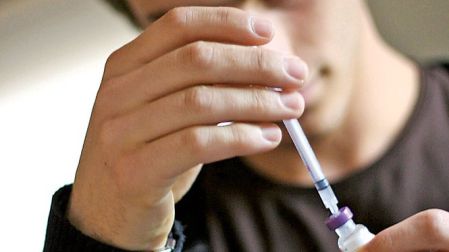
Antes del acuerdo de 2010, entre 40 y 60 por ciento de los antibióticos se vendían sin receta médica en México. Foto: Archivo
Lamentablemente la medicina occidental y la sociedad en general han consentido el uso excesivo de un buen número de antimicrobianos durante décadas.
Si bien en México hemos desarrollado gran predilección por medicamentos como los antibióticos porque nos ayudan a curar enfermedades con una gran eficacia, la automedicación, el uso y la prescripción excesiva de penicilinas y otros antimicrobianos está acelerando la aparición de enfermedades resistentes.
En 2010, antes de que la Secretaría de Salud emitiera un acuerdo para la restricción en la venta de medicamentos, se calculaba que entre 40 y 60 por ciento de las ventas de antibióticos y otros fármacos controlados se llevaba a cabo sin receta.
Hoy, a cinco años de la implementación de este programa, es un hecho que hay más control sobre la venta de antibióticos y otros medicamentos regulados, por lo menos en farmacias y expendios formales en México.
Sin embargo, no se cuenta con información actualizada para evaluar el éxito de esta medida con precisión y para determinar a qué nivel se sigue prescribiendo antibióticos de forma innecesaria en los consultorios del país, así como la incidencia de venta de medicamentos apócrifos y la automedicación.
Celia Alpuche Aranda, directora del Centro de Investigación sobre Enfermedades Infecciosas del Instituto Nacional de Salud Pública, aseguró que aunque hay más regulación en la venta de antibióticos en farmacias, no se sabe exactamente qué efectos ha tenido esto en la reducción de enfermedades resistentes y la automedicación.
“Se comenta que hay una gran prescripción de antibióticos no controlada en farmacias de genéricos; sin embargo, no contamos con datos reales que podamos reportar al público para decir esta es la carga de antibióticos que se está prescribiendo innecesariamente en este tipo de consultorios”, dijo Alpuche.
A pesar de que en México existen guías (adoptadas por el IMSS y el ISSSTE) para que la prescripción clínica de medicamentos en el sector salud sea óptima, otro problema para evaluar la resistencia bacteriana es no saber qué tanto apego hay por parte de los médicos a estos lineamientos, y con qué frecuencia los pacientes interrumpen sus tratamientos, lo cual también ayuda a que las bacterias y microorganismos se vuelvan resistentes al tratamiento.
Lo que sí se ha cuantificado es que en el país hay algunos signos de alerta que indican que hay niveles considerables de resistencia bacteriana, ejemplo de esto es que tenemos una de las mayores resistencias de neumococo a las penicilinas en América Latina mientras que otras bacterias como la Escherichia Coli urinaria (causante de la mayoría de las infecciones urinarias) ha mostrado resistencia hasta en el 60 por ciento de los casos al ser combatida con antibióticos como la ampicilina.
Por su parte las quinolonas también han perdido su efectividad en hasta un 30 por ciento de los casos de infecciones de este tipo, comentó Alpuche.
— Ricardo M. Salas
¿Cómo se detona la resistencia a los antibióticos?
Como todos los seres vivos, las bacterias y otros patógenos evolucionan para sobrevivir en condiciones que amenacen su existencia.
- De acuerdo con datos de la OMS, la resistencia bacteriana se presenta cuando un cuerpo consume de forma constante una cantidad de antibióticos menor a la que se necesita para eliminar por completo la infección.
- Cuando esto sucede la enfermedad desarrolla una resistencia evolutiva para poder sobrevivir al tratamiento y por ello medicamentos que antes podrían controlar un padecimiento determinado comienzan a perder su efecto. La OMS reconoce que la resistencia a antimicrobianos es un proceso evolutivo natural en los microorganismos, pero la mala aplicación de diversos fármacos puede acelerarlo drásticamente, algo que el mismo Alexander Fleming advirtió al recibir el premio Nobel de Medicina en 1945.
- En las últimas décadas, pocos antibióticos nuevos han llegado al mercado internacional, algo particularmente apremiante para los países en vías de desarrollo, donde los niveles de resistencia bacteriana tienden a ser mayores que en países desarrollados.
Automedicación
Uno de los factores que propician la resistencia bacteriana es la automedicación, algo que, a pesar de las restricciones, prevalece en México.
- Las enfermedades respiratorias e infecciones gastrointestinales son las que más se prestan a esta práctica, y muchas veces la autoprescripción se da porque los pacientes no están dispuestos a esperar por horas antes de ser atendidos por un médico, por lo que muchos optan por tomar un medicamento que asumen funcionará, o que se les haya recetado con anterioridad.
- Algunos médicos sostienen que entre 90 y 95 por ciento de los padecimientos en vías respiratorias comienza siendo autolimitado y debe ser tratado meramente con líquidos y medicamentos que alivien las molestias del paciente, como antihistamínicos y antiinflamatorios
- No es hasta cuando se sospecha que una bacteria se ha sumado al virus que se receta un antibiótico. A pesar de ello se siguen utilizando antibióticos de forma innecesaria en algunos sectores, en muchos casos los mismos pacientes son quienes presionan a su médico para que les prescriba un antimicrobiano al argumentar que “no pagaron la consulta como para que no se les recete un antibiótico” ya que creen que sólo así se curarán más rápido en vez de hacerlo a través de su sistema inmunológico.
- Los especialistas afirman que esto es algo que ocurre con frecuencia en el país, particularmente en las farmacias de genéricos que han incorporado consultorios de bajo costo para prescribir y vender tratamientos en un mismo lugar.
- Otra creencia errónea que prevalece en algunos sectores es que una persona tenga que tomar más de un antibiótico determinado o recurrir a uno más fuerte por “haberse vuelto resistente”, ante lo cual los médicos recuerdan que las personas no desarrollan resistencias sino los patógenos, razón por la que algunos tratamientos dejan de funcionar ante una exposición previa e innecesaria de dichos medicamentos.
Los fármacos que han perdido efectividad
Éstos son los antibióticos que más han visto menguado su poder curativo debido a la resistencia bacteriana:
- Los antibióticos cuya efectividad ha disminuido más notablemente por la aparición de resistencias son los de primera línea, sobre todo los derivados de la penicilina y del grupo de los betalactámicos, como la amoxicilina y la ampicilina, ambos medicamentos utilizados para combatir enfermedades causadas por bacterias, al igual que las cefalosporinas y tetraciclinas.
- De acuerdo con Celia Alpuche Aranda, directora del Centro de Investigación sobre Enfermedades Infecciosas del Instituto Nacional de Salud Pública, otras bacterias también han probado resistencias ante el grupo de las quinolonas, tal es el caso del ciprofloxacino, al igual que ante otros fármacos combinados como el trimetoprim/sulfametoxazol.
- A nivel hospitalario también se han documentado resistencias a tratamientos como la claritromicina y la vancomicina; e inclusive otros antibióticos como el metronidazol, empleado como desparasitante.